Genitourinarni sindrom menopauze – GSM, procjenjuje se anamnezom i ginekološkim pregledom. Pacijenti mogu prijaviti genitalne, urinarne i spolne simptome. Važno je proaktivno se raspitivati o simptomima koji upućuju na GSM jer žene obično ne žele razgovarati sa svojim liječnikom o svojim urogenitalnim ili spolnim tegobama. Temeljita anamneza može otkriti prisutnost i težinu urogenitalnih simptoma i njihov utjecaj na seksualnu funkciju i kvalitetu života bolesnika.
Fizički pregled također može biti relevantan u dijagnosticiranju GSM-a. Genitalnim pregledom mogu se uočiti gubitak stidne dlakavosti, smanjenje mons pubisa, stanjenje malih usana, uski introitus rodnice, suha, stanjena, blijeda površina vaginalnog epitela, gubitak elastičnosti vaginalnih stijenka, skraćena vagina ili vrat maternice, eritem, petehije i abnormalni vaginalni iscjedak. Tijekom pregleda zdjelice može se uočiti nekoliko urinarnih znakova, poput eritema i prominencije uretralnog otvora. Osim toga, može se izmjeriti vaginalni pH, koji je obično veći od 5,0 u GSM-u u usporedbi s oko 3,8 do 4,5 u zdravoj vagini.
Sve u svemu, dijagnostičke subjektivne i objektivne metode za procjenu vulvovaginalne atrofije treba kombinirati u kliničkim i istraživačkim uvjetima. Također se napominje da je subjektivna procjena prvi prioritet u kliničkoj praksi, dok se objektivna procjena preporučuje u istraživačkom okruženju.
NAMS preporučuje nehormonske vaginalne lubrikante i ovlaživače, niske doze vaginalnih estrogena, umetke vaginalnog dehidroepiandrosterona (DHEA), oralni ospemifen i oralnu hormonsku terapiju za ublažavanje GSM simptoma u postmenopauzalnih žena. Međutim, liječenje GSM-a u žena s poviješću raka dojke može biti izazovno jer proizvodi na bazi estrogena mogu povećati rizik za ponovnu pojavu raka dojke. Prema Američkom koledžu opstetričara i ginekologa (ACOG), niske doze vaginalnog estrogena, DHEA ili testosterona mogu se koristiti u ovoj specifičnoj populaciji ako urogenitalni simptomi potraju nakon ispitivanja nehormonskih tretmana. Ipak, i nehormonski i lokalni hormonski tretmani imaju neke nedostatke. Nehormonski vaginalni gelovi ili hidratantne kreme moraju se nanositi više puta tjedno, što može ugroziti dugoročnu suradljivost s liječenjem. Nasuprot tome, vjerojatnost povećanog recidiva raka još uvijek se među mnogim onkolozima smatra preprekom za propisivanje vaginalne hormonske terapije. Inovativna laserska terapija pojavila se nedavno i obećavajući je terapijski pristup za GSM.
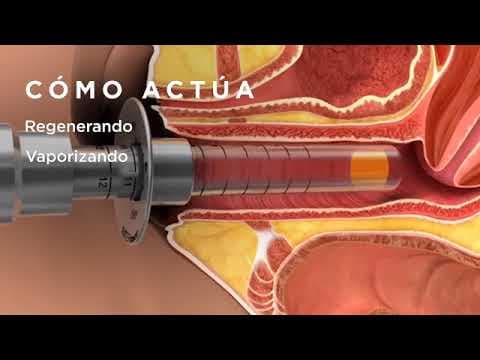
Za ublažavanje simptoma GSM-a koriste se frakcijski mikroablativni CO2 laser i neablativni erbij: YAG (Er: YAG) laser. Ova dva lasera razlikuju se po karakteristikama, kao što su aktivni medij, valna duljina i apsorpcija vode. Frakcijski mikroablativni CO2 laser koristi plinski medij i isporučuje impulse na valnoj duljini od 10.600 nm. Voda ga jako apsorbira, tako da sadržaj vode u tkivu određuje dubinu prodiranja. Zbog malog promjera snopa i pulsne umjesto kontinuirane energije, omogućeno je površinsko djelovanje lasera i manje duboko toplinsko oštećenje.
Pretpostavlja se da je temeljni učinak neokolageneza, elastogeneza i neoangiogeneza, potičući restrukturiranje i pomlađivanje tkiva. Naglo povišenje temperature u vaginalnoj mukozi izaziva promjene u metabolizmu stanica potičući proizvodnju proteina toplinskog šoka. Specifični podtipovi proteina toplinskog šoka potiču djelovanje transformirajućeg faktora rasta β (TGF-β) u fibrogenom procesu. Fibroblasti su ključni za proizvodnju novog izvanstaničnog matriksa, kolagena i elastičnih vlakana. Ova kaskada, koja traje trideset dana, rezultira regenerativnim i remodelirajućim učinkom na vaginalno tkivo. Prema ex vivo histološkoj studiji, mikroablativni CO2 laser može doprinijeti restrukturiranju vaginalnog vezivnog tkiva bez oštećenja susjednog tkiva, čime se potvrđuje vraćanje atrofičnog vaginalnog tkiva u stanje prije menopauze.
Pod elektronskim mikroskopom vidljiv je izrazito zastupljen hrapavi endoplazmatski retikulum, dobro razvijen Golgijev kompleks i kompaktni snopovi obnavljajućih kolagenih vlakana. Ove značajke povezane su sa stimulacijom fibroblasta s proizvodnjom kolagena i drugih komponenti izvanstaničnog matriksa. Drugim riječima, korištenje intravaginalnog lasera dovodi do neokolageneze i rekonstrukcije trabekularne arhitekture samog kolagena, pridonoseći poboljšanju čvrstoće i elastičnosti vaginalnog tkiva. Ovu percepciju podupire studija Zerbinati i sur., koja je utvrdila mikroskopske i ultrastrukturne modifikacije vaginalne sluznice izazvane CO2 laserom. Ova studija izvještava o metaboličkoj reaktivaciji komponenti unutar vezivnog tkiva kao i o novoj proizvodnji glikogena i kiselih mucina unutar epitela vaginalne sluznice nakon tretmana mikroablativnim CO2 laserom. Osim toga, deblji skvamozni slojeviti epitel, formiran od 20-40 slojeva stanica, mogao se vidjeti pod svjetlosnim mikroskopom nakon 1-mjesečnog i 2-mjesečnog praćenja. Debeli epitel osigurava diferencijaciju stanica i površinsko ispadanje.
Četiri studije procijenile su dugoročnu održivost poboljšanja GSM simptoma u preživjelih od raka dojke, a rezultati su obećavajući. Gambacciani i sur. izvijestili su o održanom učinku laserske terapije tijekom najmanje 12 do 18 mjeseci. Siliquini i sur. primijetili su progresivno i dugotrajno poboljšanje do 12 mjeseci nakon završetka liječenja, pokazujući da je vaginalni laser učinkovita opcija u BCS-u. Veron i sur. proveli su studiju s praćenjem od 18 mjeseci. Pokazalo je održano poboljšanje seksualne i urinarne funkcije, iako se opaženi učinak smanjio nakon 6 mjeseci. Quick i sur. sugerirali su potencijalnu dugoročnu korist laserske terapije jer je spolna funkcija ostala poboljšana dvije godine nakon završetka liječenja. Došlo je do blagog povećanja srednje VAS ocjene od 4-tjednog praćenja do 2-godišnjeg praćenja, ali to nije bilo statistički značajno.
Siliquini i sur. uključilo je usporednu skupinu žena s GSM simptomima i bez povijesti raka dojke. Ova je studija otkrila da je poboljšanje postignuto sporije među osobama koje su preživjele rak dojke nego među ženama bez povijesti raka dojke koje su primale isti laserski tretman za GSM simptome. Značajno više razine dispareunije i suhoće vagine primijećene su od treće laserske sesije do šestomjesečnog kontrolnog pregleda u preživjelih od raka dojke. Osim toga, VHI je bio u granicama normale nakon samo jedne laserske sesije u usporednoj skupini. Nasuprot tome, među osobama koje su preživjele rak dojke, vrijednost VHI bila je normalna nakon dvije laserske sesije.
Vrijedno je napomenuti da, iako brojne studije prije i poslije pokazuju obećavajuće rezultate, još uvijek postoji potreba za randomiziranim, lažno kontroliranim studijama kako bi se izvukli pouzdani zaključci o učinkovitosti laserske terapije u liječenju GSM-a u osoba koje su preživjele rak dojke.
Što se tiče sigurnosti laserske terapije, svi su radovi bili prilično dosljedni, jer tijekom liječenja nisu primijećeni ozbiljni nuspojave. Nekoliko pacijenata prijavilo je nelagodu ili bol povezanu s umetanjem sonde i blago do umjereno krvarenje unutar 24 sata od liječenja. Prijavljen je jedan slučaj vaginalne kandidijaze i jedan slučaj akutnog cistitisa. Vrijedno je spomenuti da su tri žene imale abnormalne Papa testove (dvije su imale skvamozne intraepitelne lezije niskog stupnja (LSIL), a jedna je imala skvamozne intraepitelne lezije visokog stupnja (HSIL)) tijekom praćenja. Iako trenutno nema podataka o mogućoj povezanosti između primjene vaginalnog lasera i infekcije HPV-om, ne može se isključiti doprinos laserske terapije u nastanku lezija povezanih s HPV-om.
GSM kod osoba koje su preživjele rak dojke ozbiljan je i prevladavajući problem, budući da je rak dojke najčešće dijagnosticiran rak u žena u svijetu. GSM negativno utječe na žensku seksualnost i opću kvalitetu života; stoga je liječenje GSM-a od velike važnosti. Međutim, prikladno liječenje bolesnica s rakom dojke u anamnezi još uvijek je nedovoljno riješen problem. Tretman vaginalnim laserom može dovesti do pomlađivanja i restrukturiranja vaginalnog tkiva. Kliničke studije su pokazale statistički značajno i trajno ublažavanje simptoma GSM-a uz poboljšanje seksualne funkcije. Osim toga, nisu zabilježeni ozbiljni štetni događaji, što lasersku terapiju čini izvedivom i sigurnom metodom liječenja GSM-a u osoba koje su preživjele rak dojke.
Emerging Use of Vaginal Laser to Treat Genitourinary Syndrome of Menopause for Breast Cancer Survivors: A Review,Medicina 2023, 59(1), 132
Dr. Vesna Harni
Galerija
Dokumenti za preuzimanje
Gsm salvatore pulsed-co2-laser-for-vva
Gsm-and-laser-therapy
Gsm-breast-ca-fractional microablative co2 laser for.10
Gsm-fracional-co2-laser-new-challlenge-for-vva
Gsm-fractional co2 laser treatment for vulvovaginal at
Gsm-fractional-co2-vva
Gsm-laserska-terapija
Gsm-opcije
Gsm-pregled
Gsm-review
Gsm-terminologija
Gsm-vaginalni-estrogen
Mlt-gsm-breast-cancer-patients