Trudnoća je razdoblje koje veoma pogoduje razvitku jedne infekcije zbog specifičnih promjena u imunološkom sustavu. Kako je fetus doslovno polutransplantat i pola njegovih gena potječu od oca, majčin organizam stvara zaštitna protutijela na paternalne antigene posteljice, te se smanjuje funkcija citotoksičnih T limfocita. Uz to, često je promijenjena biološka flora u porođajnom kanalu, što sve skupa pridonosi povećanom riziku od infekcije. Infekcija trudnice, kao i djeteta može nastupiti tijekom trudnoće / prenatalna, intrauterina ili kongenitalna infekcija, za vrijeme porođaja / perinatalna infekcija ili nakon njega / postnatalna infekcija. Intrauterine i perinatalne infekcije glavni su uzrok obolijevanja i smrtnosti novorođenčadi. K tomu, ove infekcije su odgovorne i za nastanak oko 10% urođenih mana u djece.
Putovi nastanka infekcije su kontinuirani i diskontinuirani put širenja infekcije. Kontinuirani put označuje izravno širenje infekcije bilo uzlaznim / ascendentim putem iz vagine i cerviksa, preko ovojnica ploda i per continuitatem iz endometrija tijekom endometrisa, ili silaznim / descendentnim putem iz jajovoda, kod upale jajnika, slijepog crijeva ili peritonitisa. Neki mikroorganizmi, kao herpesvirus, humani papilomavirus, hepatitis B virus, prenose se najčešće tijekom poroda, izravnim kontaktom s krvlju ili genitalnim izlučevinama majke.
Diskontinuirani put označuje širenje infekcije putem krvi / hematogeni put ili putem limfe / limfogeni put. Hematogeni put prijenosa putem krvi majke kroz feto-placentarni krvotok u plod je najčešći put nastanka fetalnih infekcija tijekom trudnoće. Na ovaj način se prenose toksoplazma gondii, citomegalovrius, treponema palidum, parvo B-19 virus, virus rubelle itd.
Infekcije u trudnoći imaju specifično značenje temeljeno na činjenici da se radi ne samo o infekciji majke, već i o infekciji djeteta, što može ostaviti kasne i trajne posljedice. Težina, trajanje i ishod infekcije ovise o vrsti, broju i virulenciji mikroorganizama, imunobiološkim svojstvima odnosno otpornosti trudnice, očuvanosti posteljice, putovima širenja infekcije, kao i gestacijskoj dobi / tjednima trudnoće i zrelosti ploda.
Štetni učinak prenatalne infekcije na plod posljedica je:
- izravnog učinka mikroorganizma i/ili
- indirektnog djelovanja visoke tjelesne temperature majke, biokemijskih i nutritivnih poremećaja i hipoksije trudnice.
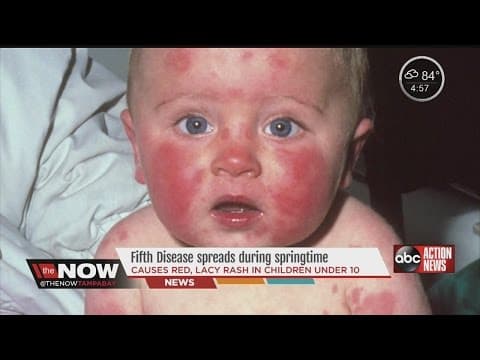
Rezultati infekcije ploda su vrlo raznoliki, od spontanog pobačaja, intrauterine smrti i prijevremenog porođaja do zastoja u rastu i fetalnih oštećenja – malformacija i deformacija pojedinih organskih sustava. Kako je klinička dob trudnoće najvažniji čimbenik vrste i stupnja oštećenja uslijed intrauterine infekcije, to se razlikuju dva temeljna tipa oštećenja – embriopatije i fetopatije. Embriopatije nastaju tijekom prvih 12 tjedana trudnoće, uglavnom ne ovise o vrsti uzročnika, već o visini trudnoće u vrijeme infekcije. Najteže su pogođeni organski sustavi koji se formiraju u vrijeme infekcije. Najčešće anomalije nastaju na srceu, živčanom sustavu, očima i ušima. Fetopatije nastaju nakon završetka organogeze, tijekom 2. i 3. tromjesečja trudnoće. Veoma su ovisne / specifične o vrsti bakterija / virusa koji izazivaju infekciju, a zajedno s majkom obolijeva i fetus koji se rađa sa znacima bolesti koja još traje / perzistentna infekcija ili s kasnim znacima ili posljedicama preležane bolesti / sekvele. Oštećenja organskih sustava koja se mogu uočiti kod fetopatija su zapravo strukturne abnormalnosti / deformacije, jer se nastanak urođenih grešaka / malformacija ili anomalija završava s razdobljem organogeneze.
Embriopatije
Naziv embriopatija odnosi se na bolest embrija. Uzroci embriopatija su mnogobrojni, a njihovo djelovanje je ograničeno na razdoblje embriogeneze ili organogeneze, odnosno prvih 12 tjedana intrauterinog života. Za razliku od fetopatija, embriopatije nisu specifične za vrstu infektivnog agensa, već su specifične za fazu razvitka u kojoj je embrij inficiran. Posljedice embriopatija su embrionalna oštećenja s nastankom malformacija. Ukoliko dolazi do teških oštećenja embrija nastupa spontani pobačaj. Ovakvo djelovanje imaju sve piogene infekcije, infekcija s toksoplazmom i listerijom, ali i varičela ili klamidija.
Pored embriopatija koje nastaju uslijed intrauterine infekcije, razlikuju se traumatska embriopatija, embriopatije izazvane fizičkim agensima i jonizirajućim zračenjem, embriopatije koje nastaju uporabom kemijskih agenasa osobito lijekova, embriopatije uslijed manjka određenih vitamina, hormona i kisika.
Fetopatije
Fetopatije označuju oštećenja ploda nastala u kasnijoj fazi trudnoće, nakon završetka organogeneze pa sve do porođaja. Ukoliko do infekcije dolazi u ovoj fazi trudnoće, kasne posljedice ovise o vrsti uzročnika. Infekcija ploda ima različit ishod ukoliko se radi o toksoplazmozi, varicelli ili rubeoli. Mogu nastupiti strukturna oštećenja različitih organskih sustava, zastoj rasta, smrt bebe, prijevremeni porođaj, ali se može roditi i sasvim zdravo novorođenče bez kasnih posljedica ili se one javljaju kasnije u djetinjstvu / kasne sekvele.
Infekcija u trudnoći može protjecati i bez ikakvog učinka na plod, kada se radi samo o infekciji majke, a do infekcije bebe uopće ne dolazi. Kasne posljedice infekcije u trudnoći javljaju se kod djeteta u obliku leukemije / virus influence, tumora središnjeg živčanog sustava / virus varičela-zoster ili primarnog hepatocelularnog karcinoma /hepatitis B virus.
Kada je u pitanju utjecaj infekcije na tijek trudnoće i na trudnicu, za očekivati su teže posljedice nego inače, osobito ako se radi o infekcijama praćenim visokom tjelesnom temperaturom ili infekcijama nakon porođaja (puerperalna sepsa) ili pobačaja. Sam tijek infekcije poprima teži karakter, javlja se veći broj komplikacija kao i teže posljedice infekcije.
Kao posljedica infekcije u trudnoći nastaje infekcija plodnih ovoja / korioamnionitis i sindrom intraamnijske infekcije / SIA s prijevremenim prsnućem vodenjaka i spontanim pobačajem ili prijevremenim porođajem zbog čega je visoka smrtnost djeteta, ali i majke.
Najznačajnije infekcije u trudnoći obuhvaćene su kraticom TORCH. Pri tome je T kratica za toksoplazmu, O za "other" i obuhvaća hepatitis B, parotitis i treponemu, R je kratica za rubeolu, C za citomegalovirus i H za herpes simpleks virus. Simptomi ovih infekcija kreću se od neprimjetnih do blago zamjetnih: blaga slabost, neznatno povišena temperatura, otečeni limfni čvorovi ili kožni osip, dok su fetalna oštećenja često tako velika da dolazi do karakterističnih sindroma. Neke od ovih infekcija su tipične embriopatije, a neke tipične fetopatije. Kao i kod većine drugih oboljenja u trudnoći i ovdje je antenatalna zaštita od neobične vrijednosti.
Dijagnostika
Dijagnoza intrauterine infekcije temelji se na preciznoj anamnezi, osobito dosadašnjem tijeku trudnoće, serološkim ispitivanjima i eventualnoj izolaciji infektivnog agensa iz plodne vode, odnosno posteljice, krvi pupkovine i likvora novorođenčeta. Nalaz protutijela klase IgM i IgA u majčinoj krvi, plodnoj vodi ili krvi pupkovine potvrđuje intrauterino nastalu infekciju. Protutijela klase IgG u majčinoj krvi ukazuju na raniju infekciju majke, dok njihov nalaz u krvi pupkovine zahtijeva daljnje praćenje. Ako se ova protutijela izgube iz krvi novorođenčeta tijekom narednih 3 mjeseca, tada se radilo o pasivnom prijelazu protutijela iz krvi majke koja je tu infekciju ranije preležala. Ako se razina IgG protutijela održava ili raste u krvi novorođenčeta i nakon 3 mjeseca od poroda, tada je fetus stvorio vlastita protutijela tijekom intrauterine ili perinatalne infekcije. Za većinu navedenih infekcija postoje specifični testovi u krvi, iz kojih se može saznati je li trudnica ranije bolovala od te bolesti i posjeduje li zaštitna protutijela koja štite bebu u trudnoći.
Prenatalna dijagnoza intrauterinih infekcija moguća je uzimanjem krvi iz pupkovine fetusa pod ultrazvučnim navođenjem / kordocenteza i dokazivanjem specifičnih IgM antitela, izolacijom uzročnika iz plodne vode ili biopsijom korionskih resica uz ultrazvučno praćenje i traganje za mogućim simptomima i ultrazvučnim biljezima. Kod nekih od ovih infekcija primjenjuje se specifična terapija kao što je primjena spiramicina kod toksoplazmoze ili intrauterina transfuzija krvi kod parvo B19 infekcije, dok kod drugih infekcija ne postoji mogućnost liječenja.
Bilo koja infekcija u trudnoći je nepotrebna i svakako ih treba izbjegavati. Trudnoća također nije vrijeme u kojem inzistiramo na obveznom i redovitom cijepljenju trudnica, premda sva cijepljenja nisu kontraindicirana u trudnoći.
dr Vesna Harni