Ukoliko se ne radi o prijevremenoj menopauzi koja nastupa prije 40. godine života, ako žena ne pati od menopauzalnih tegoba, a rizik od osteoporoze i krvožilnih bolesti nisu povišeni, tada se odluka o uzimanja hormonskih pripravaka u prijelaznom i kasnijem postmenopauzalnom razdoblju može u potpunosti prepustiti pacijentici. Uzimanje hormonskih pripravaka donosi olakšanje u mnogim tegobama vezanim uz prijelazno razdoblje, pa je kod simptomatskih pacijentica uvijek potrebno razmisliti što želimo. Ugodnije prijelazno razdoblje uz hormonsku nadomjesnu terapiju zahtijeva intenzivniji nadzor, koji zapravo podazumijeva redovite najčešće godišnje ginekološke kontrole, uz kontrolu dojki.
Klasične indikacije za hormonsko nadomjesno liječenje (HNL) obuhvaćaju dva stanja:
- prijevremenu menopauzu, koja nastupa prije 40. godine života ili izostanak menstruacije između 40.-50. godine života ako su vrijednosti estradiola niže od 20 pg/ml te postoje promjene na koštanom (osteoporoza) i/ili urogenitalnom sustavu (urogenitalna atrofija)
i - izrazite menopauzalne tegobe neovisno o hormonskim testovima (neovisno o vrijednostima spolnih hormona u krvi).
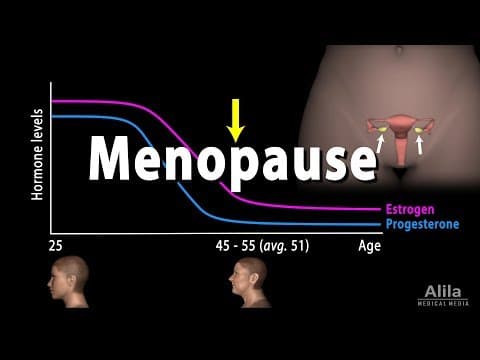
Već kod pada razine estradiola ispod 60 pg/ml izostaje zaštitni učinak estrogena na kosti i raste rizik od osteoporoze, pri čemu dolazi do brzog i snažnog pada koštane mase. Pad estrogena i trajno niske vrijednosti ovog spolnog hormona negativno utječu na metaboličke parametre, kao što je lipoproteinski profil u krvi. Posljedica trajno niskog estrogena dovodi do porasta triglicerida i LDL-kolesterola uz pad HDL-kolesterola, pa raste rizik arterioskleroze, srčanog i moždanog udara. U postmenopauzalnoj dobi, bez zaštitnog utjecaja estrogena na krvne žile, rizik kardiovaskularnog događaja u žena postaje jednak onome u muškaraca.
Premda temeljne smjernice u suvremenom propisivanju hormonskog nadomjesnog liječenja naglašavaju individualni pristup, profil žene visokog rizika gdje se preporučuje koristiti HNL obuhvaća sljedeće karakteristike:
- prijevremena menopauza (40 godina i ranije),
- provocirana menopauza prije 45 godine (operacijski zahvat, kemoterapija, drugi lijekovi ili zračenje),
- kardiovaskularne bolesti: arterioskleroza,
- rano i naglašeno obolijevanje od kardiovaskularnih bolesti u obitelji,
- naglašena Alzheimerova bolest u obitelji,
- pušenje tijekom života
- kruškoliki oblik tijela s naglašenim širokim bokovima ili pretežito sjedeći položaj tijekom dana/dnevnih aktivnosti,
- prehrana utemeljena na rafiniranim namirnicama
- depresivna stanja.
Profil žene niskog rizika, kada nije obvezna preporuka za hormonsko nadomjesno liječenje:
- normalna, fiziološka menopauza u 50. godini života (± 5 godina)
- nepostojanje kardiovaskularnih oboljenja u obitelji prije 65. godine života
- nema osteoporoze u obitelji
- srednja ili teška tjelesna građa
- nepušenje tijekom života
- neuzimanje lijekova koje se povezuju s povećanim obolijevanjem od osteoporoze
- odsustvo depresije
- redovita tjelovježba (tri puta/tjedan)
- uravnotežena prehrana.
Optimalan je integrirani pristup koji uključuje sva tri hormonska tipa (gestageni, estrogeni, androgeni), čak i u žena kod kojih je operativnim putem odstranjena maternica. Pri tome su moguće ne samo mnogobrojne kombinacije hormona, već i kombinacije njihovih oblika: hormoni se mogu davati na različite načine - oralno, kožnim putem, vaginalno ili putem raspršivača u obliku aerosola. Ovisno koriste li se spolni hormoni pojedinačno ili zajedno, u okviru hormonskog nadomjesnog liječenja se razlikuju gestagensko liječenje, estrogensko liječenje, kombinirano estrogensko-gestagensko liječenje i androgensko liječenje u postmenopauzi.
Gestageni su 21C-steroidni hormoni koji slično progesteronu izazivaju sekrecijsku transformaciju endometrija, omogućuju implantaciju oplođenog jajašca, a kod određenih vrsta u stanju su održavati trudnoću i nakon uklanjanja jajnika. Utječu na motilitet tuba, laktaciju i regulaciju gonadotropinske sekrecije. Izazivaju promjene cervikalne sluzi koje otežavaju ascenziju i koče kapacitaciju spermija. Aktivacija gestagenskih receptora u središnjem živčanom sustavu vodi povišenju tjelesne temperature i sedaciji. Pad razina progesterona vodi tijekom ciklusa nastanku probojnog ili koncem ciklusa nastanku abrupcijskog/prijelomnog krvarenja i ljuštenju endometrija. Sinonimi za gestagene su progesteron, progestageni i progestini.
Gestageni posjeduju jaka antagonistička, oprečna svojstva u odnosu na djelovanja estrogena. I dok estrogeni prije svega djeluju snažno proliferativno, gestageni imaju daleko diferenciraniji učinak. S druge strane gestageni djeluju samo u sinergizmu s estrogenima i njihov učinak se ispoljava samo u prisustvu estrogena. Razlikujemo prirodne i sintetske gestagene. Prirodni gestageni su progesteron i njegovi derivati, dok sintetski gestageni obuhvaćaju pregnane (derivate 17-alfa-hidroksi progesterona), estrane i gonane (derivati 19-nortestosterona) i norpregnani (derivati 19-norprogesterona).
Gestagenska terapija se primjenjuje kao samostalna terapija bilo kada u reproduktivnoj dobi žene kada postoji potreba liječenja posljedica prekomjerne estrogenske stimulacije. Ipak, najčešće se koriste tijekom prva faze prijelaznog razdoblja koju karakterizira manjak progesterona sa simptomima PMS-a, premenstrualnog spotinga, premenstrualne depresije, izrazito kratkih ciklusa i probojnih krvarenja.
Kombinirano hormonsko nadomjesno liječenje
Standardni način primjene hormonskog nadomjesnog liječenja tijekom prijelaznog razdoblja i postmenopauze je primjena kombinacije estrogena i gestagena zajedno u jednom preparatu, ili odvojeno kao npr. flaster + tablete, prema shemi cikličnog ili kontinuiranog uzimanja hormonskog pripravka. Ciklična (sekvencijska) primjena podrazumijeva primjenu kombiniranog preparata tijekom 21 dan s pauzom od 7 dana. Ovi preparati su pakirani kao jedna ili tri table po 21 tabletu ili u novije vrijeme po 28 tableta pri čemu je zadnjih 7 tableta placebo ili se radi o tabletama željeza. Kod ovih oblika ciklične primjene kombiniranih preparata se bez pauze nakon završene table pilula nakon 28 dana, odmah nastavlja sa sljedećom kutijom. Tablete su obično različite boje u prvoj i drugoj fazi, ako postoje i placebo pilule i one su različite boje. Uvijek kada se uzimaju ciklični preparati, sa završetkom uzimanja pilula, bilo u pauzi ili s početkom novog pakiranja pilula, nastupa prijelomno krvarenje. Radi se o izazvanom krvarenju, a ne pravom menstrualnom krvarenju. Ovo je krvarenje obično slabijeg intenziteta i kraće traje od uobičajene menstruacije. Druga mogućnost primjene kombiniranog hormonskog nadomjesnog liječenja je kontinuirana primjena hormona. Ovi pripravci su tako napravljeni da svaka tableta sadrži jednaku dozu hormona, tako da su sve pilule jednake kako po sadržaju tako i po boji.
Kombinirano estrogensko-gestagensko liječenje obično započinje tijekom druge faze prijelaznog razdoblja, s pojavom menopauzalnih tegoba, ili s vrlo ranim izostankom menstruacijskih krvarenja i prijevremenom menopauzom koja se definira kao izostanak menstruacije prije 40. godine života. Tijekom ovog razdoblja minimalnih tegoba obično se propisuju preparati koji sadrže 1 mg estradiol valerata ili ekvivalentnu dozu drugih oblika estrogena zajedno s uravnoteženom gestagenskom komponentom.
Ukoliko prevladavaju simptomi gestagenskog manjka, uzimaju se preparati sa snažnijom gestagenskom komponentom. Tijekom ovog razdoblja se gotovo redovito koristi ciklična shema primjene hormonskih nadomjestaka. S intenziviranjem subjektivnih tegoba, obično je potrebno povisiti dozu estradiola na 2 mg. U slučaju iznimno jakih tegoba, terapija se kombinira s lijekovima koji sprječavaju ponovnu pohranu serotonina, blokatorima simpatičkih ß-receptora i sedativima. Otprilike dvije godine ili po izostanku prijelomnih krvarenja tijekom najmanje tri ciklusa, nastavlje se s kontinuiranom primjenom hormonskog nadomjesnog liječenja u niskim ili ultraniskim dozama, kojom se više ne izazivaju prijelomna krvarenja. Na raspologanju stoji veliki broj preparata koji se razlikuju po vrsti estrogena (konjugirani estrogeni, estradiol valerat, estradiol hemihidrat) kao i vrsti gestagena (derivati progesterona i derivati 19-nortestosterona) što stvara velike razlike od preparata do preparata, te obvezuje na strogu individualizaciju liječenja. Preparati se također razlikuju po svojoj formi, te se na tržištu nalaze kao oralni pripravci: dražeje i tablete, flasteri ili se povoljna kombinacija individualno određuje prema već postojećim gestagenskim i estrogenskim pripravcima.
U ženskom organizmu postoje tri vrste estrogena - estron, estradiol i estriol, pri čemu estradiol igra najvažniju ulogu. Ranije se vjerovalo da su estron i estriol manje vrijedni metaboliti estradiola, no svaki od ovih estrogena ima svoje mjesto kako u prirodnom ciklusu, tako i u hormonskom nadomjesnom liječenju. Pored snažnog i učinkovitog ublaživanja i uklanjanja menopauzalnih tegoba, estrogeni imaju veoma koristan učinak i na lipoproteinski profil te na stijenke krvnih žila. Estrogeni sprječavaju osteoporozu inhibirajući resorpciju kosti (inhibicija koštanih stanica osteoklasta). S iznimkom estriola, estrogeni iz bilo kojeg izvora: prirodnog ili nekog drugog, mogu biti potencijalno opasni lijekovi ukoliko se koristi previsoka doza ili ukoliko doza nije uravnotežena progesteronom. Estrogeni jednostavno djeluju kao hormon rasta za dojku, maternicu i jajnike. Otuda je pravilo za estrogene (osim estriola): koristiti najnižu dozu koja olakšava tegobe. Estradiol i estron su najdjelotvorniji i najčešće uzimani estrogeni, a mogu se nabaviti u različitim oblicima: oralni pripravci, hormonski flasteri, gel, vaginalni prsten, nazalni ili kožni spray. Estriol se koristi pretežito za lokalnu vaginalnu terapiju, jer ne posjeduje korisno djelovanje na razinu kolesterola poput estradiola i estrona. Novija istraživanja pokazuju zaštitno djelovanje protiv raka dojke. Premda ima zaštitni učinak na osteoporozu, u ostvarenju ovog učinka potrebne su relativno visoke doze (12 mg ili više na dan). Uobičajena je oralna primjena 1 mg ili 2 mg/dan, ovisno o intenzitetu subjektivnih tegoba, drugi putevi primjene obuhvaćaju transdermalnu primjenu (flasteri ili naljepci, gel) i vaginalni prsten. Estriol se primjenjuje u vidu vaginalne kreme ili masti.
Samoestrogenska terapija - hormonska nadomjesna terapija u kojoj se primjenjuju isključivo estrogeni, zbog nepovoljnog utjecaja na materničnu sluznicu, mogla bi izazvati neočekivane promjene u sluznici i vaginalno krvarenje, zbog čega koristi isključivo u žena kod kojih je odstranjena maternica, ili je endometrij dugoročno zaštićen intrauterinim uloškom s hormonskim cilindrom ("hormonska spirala"). Samo tada je ova terapija sigurna, a nuspojave se mogu lako otkriti i pratiti, čime se povećava dobrobit hormonskog preparata u pružanju kvalitetnog života u prijelaznom razdoblju.
Androgensko hormonsko liječenje
Najznačajniji androgeni, muški spolni hormoni u žena su testosteron, androstendion, dehidroepiandrosteron - DHEA i dehidroepiandrosteronsulfat - DHEAS. Zapravo je jedini aktivni androgen dihidrotestosteron - DHT, koji nastaje redukcijom iz testosterona. Testosteron se stvara konverzijom iz svojih prethodnika, androstendiona kojeg stvara jajnika i DHEAS kojeg stvara nadbubrežna žlijezda. Oko 25% testosterona u krvi potječe iz jajnika, oko 25% iz nadbubrežnih žlijezda, a oko 50% testerona nastaje konverzijom na periferiji. Prestankom stvaranja estrogena i progesterona u postmenopauzi ne prestaje i stvaranje testosterona u jajniku. U ovo se vrijeme 40% ukupnog testosterona i 20% androstendiona nastavljaju stvarati u jajnicima. Premda se u postmenopauzi stvara više testosterona nego tijekom reprodukcijskog razdoblja, pad SHBG u krvi (transportna bjelančevina za seksualne steroide) razlog je većeg klirensa i izlučivanja testosterona.
Najvažniji androgeni nadbubrega DHEA i DHEAS prethodnici su moćnih estrogena i androgena, koji nastaju njihovom konverzijom u perifernim tkivima. Razina ovih hormona u postmenopauzi također se smanjuje. Osim klasičnih učinaka androgena, utjecaj na raspored masnoće, definiciju skeletne muskulture, sekundarne spolne odlike, nije za zanemariti učinak u sprječavanju nastanka osteoporoze. Važnost nadbubrežnih žlijezda i produkcije DHEA i DHEAS od neprocjenjivog je značaja u postmenopauzi. DHEA posjeduje bitno psihotropno djelovanje i antagonizira učinke kortizola i stresa. Otuda izuzetna važnost koja se pridaje funkciji nadbubrežne žlijezde u postmenopauzi. Dvije najbitnije stvari u tome su redukcija i izbjegavanje stresa, kao i zdrava prehrana. Ukoliko laboratorijski nalazi pokazuju pad razine DHEA može se pokušati s nadomjesnom terapijom: DHEA se može dobiti u obliku kreme, pilule ili tinkture (magistralni pripravci). Većina žena koristi 5 - 10 mg dva puta na dan.
U slučaju kirurške menopauze, kada dolazi do naglog prestanka stvaranja ne samo estrogena i progesterona, već i testosterona iz jajnika, uz tipične postmenopauzalne tegobe javljaju se neraspoloženje, gubitak koncentracije, depresija i gubitak libida. U ovim slučajevima indicirane su estrogensko-androgenske kombinacije.
dr. Vesna Harni