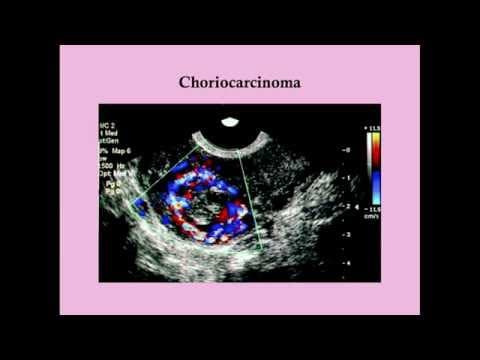
Gestacijsku trofoblastičnu bolest prvi je put opisao Hipokrat. Koriokarcinom, podvrsta gestacijske trofoblastične bolesti, rijetka je i agresivna neoplazma, koja nastaje iz abnormalne populacije trofoblasta koja je podvrgnuta hiperplaziji i anaplaziji, najčešće nakon molarne trudnoće. Postoje dva oblika koriokarcinoma, gestacijski i negestacijski. Prvi nastaje nakon hidatiformne mole, normalne trudnoće ili najčešće pobačaja, dok negestacijski koriokarcinom nastaje iz pluripotentnih staničnih stanica. Negestacijski koriokarcinomi javljaju se u muškaraca ili žena, u gonadama ili u središnjim strukturama s pluripotentnim staničnim stanicama.
Ukoliko osim molarne degeneracije korionskih resica dolazi i do anaplastičnih promjena trofoblastnih stanica koje poprimaju karcinomatozne, maligne odlike govorimo o koriokarcinomu. Pri tome se kod koriokarcinoma, za razliku od molarne trudnoće ili korioadenoma, više ne mogu izdiferencirati korionske resice.
Klasifikacija GTB (NIH)
U novijoj literaturi, gestacijska trofoblastička bolest (NIH Classification) se dijeli u
- nemetastazirajuće oblike GTB (mola hydatiformis) i
- metastazirajuće oblike GTB
o "low risk" metastazirajući GTB s dobrom prognozom koji obuhvata kratko trajanje bolesti (< 4 mjeseca), relativno nisku razinu ß-hCG (<40.000 IU/l), odsustvo udaljenih metastaza, odsustvo prethodne kemoterapije i prethodnih trudnoća.
o "high risk" metastazirajući GTB obuhvata metastazirajući oblik s lošijom prognozom: trajanje dulje od 4 mjeseca, visoke vrijednosti ß-hCG (>40.000 IU/l), prisustvo udaljenih metastaza, prethodnu primjenu kemoterapije i prethodne trudnoće. Prema ovoj podjeli koriokarcinom spada u metastazirajući oblik gestacijske trofoblastične bolesti visokog rizika.
Pojavnost koriokarcinoma u Europi i Sjevernoj Americi oko 1 od 40,000 trudnica i 1 od 40 pacijenata s hidratidiformnim molama. U jugoistočnoj Aziji i Japanu 9.2 od 40,000 trudnica i 3.3 u 40 bolesnika s hidatidiformnim molama naknadno će razviti koriokarcinom. U Kini će 1 od 2,882 trudnice razviti koriokarcinom. Ovo je povezano s povećanim rizikom za razvoj koriokarcinoma u azijskih, američkih indijanskih i afroameričkih žena. Ostali čimbenici rizika uključuju prethodnu potpunu hidratidiformnu molu (stopostotno povećan rizik), starosnu dob, dugotrajnu uporabu oralne kontracepcije i krvnu grupu A.
Koriokarcinom predstavlja manje od 0,1% primarnih neoplazmi jajnika, javlja se i u muškaraca, obično u dobi između 20 i 30 godina. Manje od 1% tumora testisa čisti je koriokarcinom. Mješoviti tumori staničnih stanica javljaju se mnogo češće u testisu, a koriokarcinom je sastavni dio u 15% ovih tumora.
Točna patogeneza koriokarcinoma nije u potpunosti objašnjena ili shvaćena, ali studije su pokazale da citotrofoblastične stanice funkcioniraju kao matične stanice i da su podložne malignoj transformaciji. Neoplastični citotrofoblast dalje se diferencira u intermedijarni trofoblast i sinctiotrofoblast. Mješavina stanica oponaša normalan razvoj previloznog blastocista, što je obilježje i ostalih gestacijskih trofoblastičnih neoplazmi.
Otprilike u 50% slučajeva koriokarcinom se razvija iz kompletne hidatiformne mole. Maligna alteracija može nastupiti iz djelića trofoblasta zadržanih u maternici ili gdje drugdje. Ipak rizik nastanka koriokarcinoma iz mole hydatiformis leži oko 3 - 7%. U ovim slučajevima pretpostavlja se maligna alteracija i transformacija degenerativno promijenjenih trofoblastnih stanica. Nastanak koriokarcinoma iz parcijalne mole je izuzetno rijedak, iako i ovdje postoji realna, veoma niska mogućnost maligne transformacije. Koriokarcinom se međutim može razviti i iz sasvim normalnog tkiva posteljica. Procjenjuje se da 30% koriokarcinoma nastaje iz tkiva postljice zadržanog u maternici nakon spontanog pobačaja. Rizik nastanka koriokarcinoma raste s brojem spontanih pobačaja.
U procjeni rizika nastanka koriokarcinoma također značajnu ulogu igra i majčina starost. Ostatak od 20% koriokarcinoma nastaje u nastavku na normalnu trudnoću i njen završetak nakon 20. tjedna trudnoće. Koriokarcinom najčešće nastaje postpartalno, još u vrijeme babinja. Vrlo rijetko se koriokarcinom razvija malignom alteracijom trofoblastnog tkiva nakon izvanmaterične trudnoće.
Koriokarcinom metastazira isključivo hematogeno - krvnim putem i praktički u sve organe majke. Pri tome su na prvom mjestu pluća, rodnica, mozak i jetra. Nerijetko se sumnja na koriokarcinom postavlja tek na osnovu prisustva simptoma izazvanih metastazama nakon prethodne uredne trudnoće ili spontanog pobačaja. Koriokarcinom je rijedak karcinom kod kojeg je poznata i spontana regresija metastaza. Ipak, tijek koriokarcinoma je sasvim nepredvidljiv.
Nakon dijagnoze koriokarcinoma, potrebno je tragati za metastazama, pri čemu su pluća najčešće mjesto metastaza. Kompjuterska tomografija prsnog koša, abdomena i zdjelice preporučuje se radi stupnjevanja bolesti zbog izrazito metastazirajuće prirode koriokarcinoma, a kod sumnje na metastaze u mozgu treba učiniti CT ili MRI.
Liječenje
Za razliku od neinvazivne mole, a slično korioadenomu, kemoterapija je u slučaju histološke dijagnoze koriokarcinom metoda izbora u liječenju. Operativni postupak ili zračenje imaju tek adjuvantni karakter. To vrijedi i za histerektomiju (ekstirpaciju maternice), koja može biti indicirana u slučaju nazaustavljivih krvarenja. U okviru kemoterapije na prvom mjestu stoji antagonist folne kiseline metotreksat. Primjenjuje se samostalno ili u kombinaciji s actinomicinom D ili klorambucilom (MAC shema) u vidu ciklusa. I ovdje se kao kod ostalih oblika GTB, najveći značaj pripisuje redovitoj kontroli ß-hCG vrijednosti.
U okviru liječenja koriokarcinoma razina ß-hCG se kontrolira u prvo vrijeme u tjednim razmacima. Nakon normaliziranja vrijednosti tijekom 3 tjedna, kontrolni razmaci se povećavaju na mjesečne kontrole tijekom 12 mjeseci (u stadiju IV tijekom 24 mjeseca). Za ovo vrijeme mora se osigurati kontraceptivna zaštita, pri čemu je za vrijeme kemoterapije metoda izbora oralna kontracepcija. IUD (intrauterini uložak - "spirala") mogao bi se inserirati tek nakon normalizacije ß-hCG vrijednosti.
Kod eventualnog planiranja trudnoće, sačekati najmanje jednu godinu sa sljedećom trudnoćom od završetka kemoterapije. Unatoč invazivnom rastu, prognoza je izvrsna i potpuno izlječenje se očekuje u 70 - 80%.
Gestacijski koriokarcinom i negestacijski koriokarcinom imaju različite prognoze s mnogo lošijom prognozom kod negestacijskog koriokarcinomoma. Potonji je također mnogo manje kemosenzitivan. Genotipizacija ističe razliku u gestacijskom i negestacijskom koriokarcinomu; gestacijski koriokarcinom obično ima komplement očinskog kromosoma, dok negestacijski koriokarcinom ima DNK koji odgovara pacijentu, s povremenim kariotipnim poremećajima. Gestacijski koriokarcinom niskog rizika ima gotovo 100% preživljenje u žena liječenih kemoterapijom, a visoko rizične bolesnice gestacijskog koriokarcinoma imaju 91% do 93% preživljavanja kada koriste kemoterapiju s više lijekova sa ili bez zračenja i operacije.
Nepovoljni čimbenici rizika koji čine vjerojatnijim smrtni ishod uključuju bolest u fazi IV ili kumulativni indkes viši od 12 u žena. U muškaraca s mješovitim tumorima spolnih stanica, sve veći broj koriokarcinoma imaju lošiju prognozu, a čisti koriokarcinomi imaju najgoru prognozu u neoplazmi testisa spolnih stanica. HCG veći od 50,000 mIU / ml također je u korelaciji s lošijom prognozom u muškaraca. Intraplacentalni koriokarcinom s metastazama na fetus ima vrlo lošu prognozu, s manje od 20% preživljenje.
dr. Vesna Harni